|
|
痤疮(Acne),又称“粉刺”,是一种常见的对患者容貌及心理影响较大的毛囊皮脂腺慢性炎症皮肤疾病,其发病率高,约90%以上青春期男女可有程度不等的痤疮发生。该病主要发生在面部,使皮肤受到不同程度的损害。
痤疮的发生是多因素共同作用的结果,大部分研究认为痤疮的发病与性激素紊乱、皮脂腺痤疮丙酸杆菌和优势化脓菌的大量繁殖、毛囊皮脂腺导管的异常角化、皮脂的大量分泌、神经肽P物质表达异常等密切相关。
动物的毛囊皮脂腺解剖特点、皮脂成分和寄生菌群等与人差别较大,使得各种痤疮模型存在一定烦人局限性,如小鼠痤疮模型难以模拟痤疮的黑头粉刺症状,但小鼠模型在P.acnes定植与炎症方面优于家兔。
根据不同的实验目的选择合适的痤疮模型对于研究痤疮的发病机制或评估抗痤药物的疗效具有重要意义。本文将重点介绍目前常用的几种座疮动物模型以供大家参考。
免耳痤疮模型
免耳模型是最常用的痤疮药物抗角化实验模型。
20世纪40年代,因工人接触氯化物引发了大规模座疮,Adams等首次使用兔耳内表面寻找导致痤疮的物质,最终发现氯化物具有促粉刺作用,随后相关文献报道煤焦油、某些化妆品成分、氯化物均可成功建立座疮实验模型,并且美国皮肤病学会在1989年制定兔耳座疮模型的规范方法,即Kligman法。
由于兔内耳毛囊类似于人类毛囊也具有小毛虫,大的相邻皮脂腺,在兔耳引起座疮的媒介也可致人体产生座疮,加上兔耳皮肤表现直观,易于提取样本,具有造模时间短、可靠性及成功率高、重复性好的特点,是研究寻常型座疮的经典模型,常用于抑制毛囊皮脂腺导管异常角化实验方案设计的选择。
实验动物:新西兰大耳白兔,2-2.5kg,雌雄不限

制备兔耳模型时,通常于家兔内侧面耳管开口处2cm×2cm范围,每日涂煤焦油1次,每次0.25ml,连续14d。
由于目前煤焦油为禁用化学试剂,采用油酸代替煤焦油按照相同方法涂抹14d已取得了相同结果。【通过涂抹油酸阻塞兔耳毛囊口,为痤疮丙酸杆菌的繁殖提供良好的培养基和厌氧环境,从而导致兔耳座疮角化模型的形成。】
➤ 操作:
新西兰家兔适应性饲养一周后,标记新西兰大耳兔右耳内侧耳管开口处2×2cm区域,作为模型组,用约0.5 mL 50%油酸溶液涂于该区域,1次/日,持续时间为14d,其间从第5d起,将50μL浓度为6×107 cfu/mL的座疮丙酸杆菌菌液皮下注射于兔耳造模处,隔日一次,至造模结束。
煤焦油/油酸刺激可使局部皮肤重角质形成细胞过度增生角质化,模拟痤疮局部表现;皮内注射丙酸杆菌则可以通过细菌感染模拟痤疮外部表现及炎性反应的发病过程。
Tips:
兔耳模型与人不同,刺激物作用延长不能产生激发粉刺,相反,刺激时间过长可导致角化细胞的溶解,拮抗了粉刺的形成。用煤焦油连续涂2周形成的粉刺模型效果最好。
➤ 造模验证:
(1)肉眼观察:
正常组兔耳菲薄,柔软,毛细,血管清晰,内侧可见清晰细胞毛囊和纤细毛发。
模型组,造模后的第4-5天,兔耳开始出现角质层增厚的现象,外耳道毛囊口出现黑色角栓,呈黑色粉刺状,毛囊口隆起呈丘疹状,后逐渐增多,肉眼很难分清个数,在造模后14-15d达高峰。
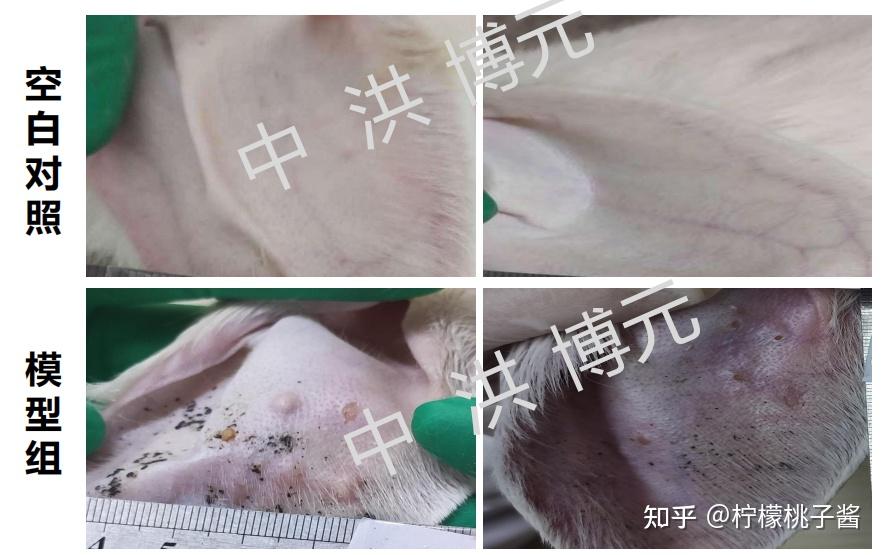
(模型组耳朵明显增厚,毛孔粗大,粗糙。)
痤疮内容物PBS稀释后在平板上划线置于厌氧环境下培养11d,观察发现出现菌落。
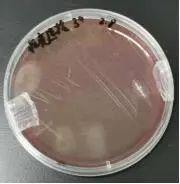
痤疮内容物平板划线
(2)镜下观察:
将兔耳组织块取下后以10%甲醛固定,石蜡包埋,切片,每个标本作连续切片4张,HE染色,在显微镜下观察。
正常组兔耳表皮组织为2-4层,毛囊上皮轻度增厚。真皮层偶见单核炎细胞浸润。
造模后,组织学改变显示:毛囊四周角化层明显增厚,表皮层凹凸不平,结构紊乱,毛囊漏斗扩大,相邻毛囊相互融合,毛囊腔中充满粉红色角化物,并向皮脂腺延伸,皮脂腺分叶增多,单个皮脂腺直径明显增大。真皮层有出血及炎症细胞浸润情况。
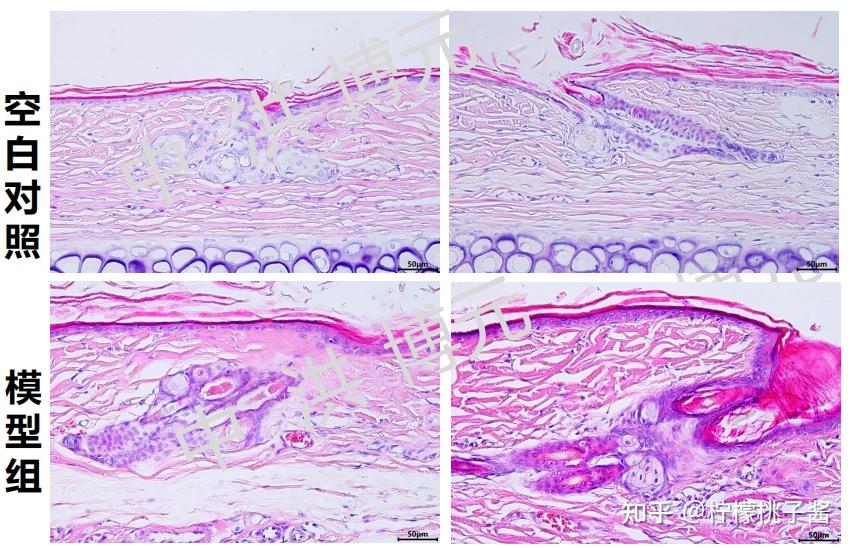
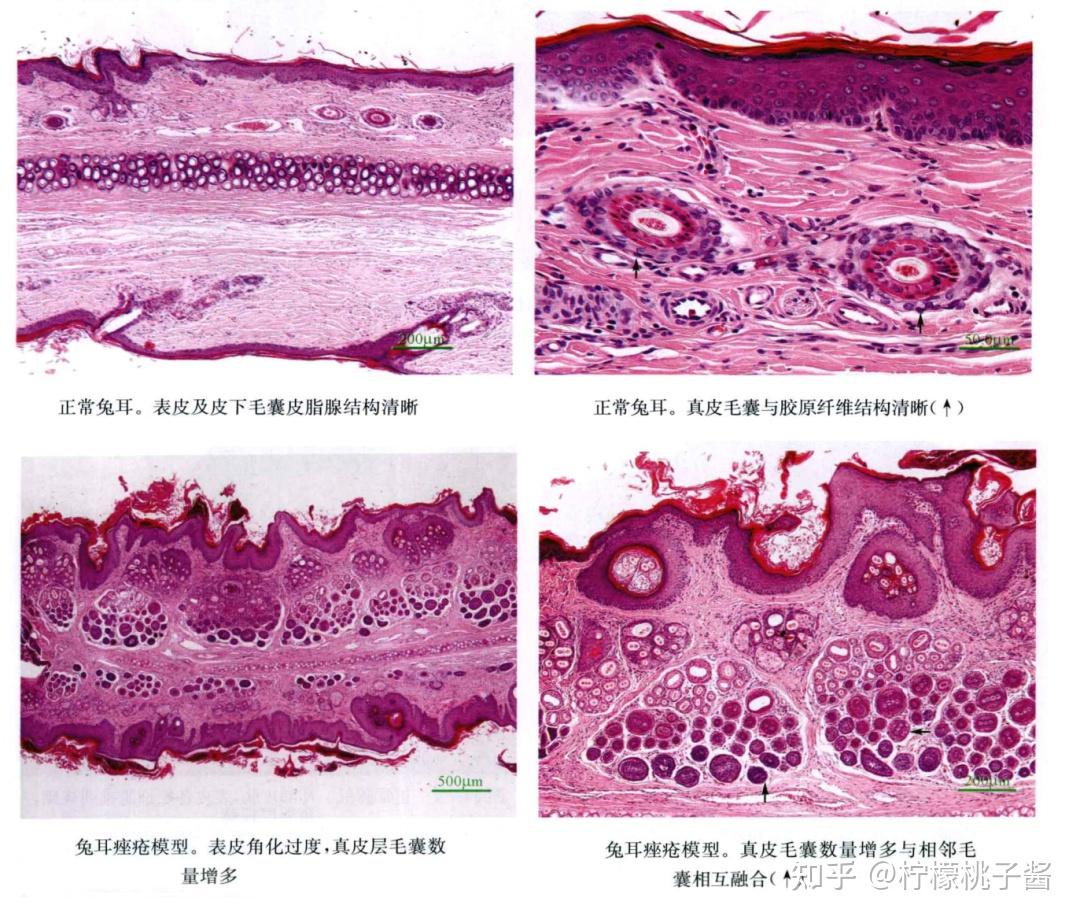
(来源:《实验病理学技术图鉴》)
兔耳皮脂腺直径和毛囊面积检测:检测4张切片中位置相同而其结构最完整的2个毛囊面积和4个皮脂腺的直径,然后计算其各自平均值。
根据组织病理学可将兔耳座疮的皮损性质进行分级来判定是否造模成功。

(3)生化指标检测
常见的生化指标包括血清和皮肤组织的睾酮(T)和雌二醇(E2)水平;致炎因子IL-lα、IL-6、IL-1β、TNF-α和抑炎因子IL-2等的表达及变化。

金黄地鼠皮脂腺斑模型
座疮的发生与皮脂的异常分泌有关,而雄激素水平在很大程度上影响了皮脂腺分泌皮脂的功能。
金黄地鼠侧背部两侧各有一个皮脂腺斑(亦称胁部器官),它们是地鼠雄性激素依赖性器官,厚度面积和体内雄性激素含量相关。
因为与人类在解剖学特征上以及对雄激素刺激的反应相似,加上是自身所具有而不需要经过人为处理造模,现今己得到国内外学者所公认用于筛选和研究药物抗雄性激素及抗皮脂腺增生活性的动物模型。
金黄地鼠作为痤疮动物模型可以提供雄激素控制的皮脂腺系统。
实验动物:雄性金黄地鼠。动物右侧皮脂腺斑每日涂药2次,左侧不处理,作数据校正用,另设对照组。测定皮脂腺斑的最大直径D值及最大横径H值,其数值变化与皮脂腺斑体积呈较好的正相关。
Tips:如研究外用药,实验前用电剃刀剃毛。为了防止动物自舔,在每次涂药后必须有效固定动物颈部或全身至少3小时。
小鼠痤疮模型
小鼠痤疮模型是目前研究痤疮发病机制、临床抗痤药物的主要痤疮模型之一,与其他的动物相比,小鼠鼠来源丰富,价格相比之下较便宜,实验操作难度低,饲养方面要求不高,主要用于研究痤疮炎主症损害的发生机制,研究受试物抑制炎症的作用。
(1)痤疮丙酸杆菌(P.acnes)诱导模型模型
P.acnes是革兰氏阳性无芽孢厌氧杆菌,是痤疮的主要病原菌。痤疮丙酸杆菌在炎症过程中起关键作用。
痤疮丙酸杆菌可以诱导免疫细胞分泌多种促炎细胞因子,可通过活化Toll-样受体(TLRs)诱导肿瘤坏死因子α(TNF-α)、白介素8 (IL-8)、IL-1β和白三烯产生,引起皮肤炎症。通过诱导酶的表达,如诱导型NO合成酶(iNOS)和环氧化酶(COX-2),引起慢性炎症。
痤疮丙酸杆菌还能通过活化核因子kappa B (NF-κB)和有丝分裂原活化蛋白激酶 (MAPKs)信号通路,并上调基因干扰内在免疫平衡。这些受影响的细胞包括单核细胞、巨噬细胞、脂肪细胞和角质细胞等。
因此,抑制痤疮丙酸杆菌诱导的炎症是治疗寻常痤疮的关键策略。
虽然从痤疮临床病症特点吻合度与症状模拟特点观察而言,小鼠模型相对不具优势,但小鼠模型在P.acnes定植与炎症方面优于家兔。
➤ 操作:
先进行皮肤刺激试验,选择受试物浓度为不会引起任何明显不良反应的最高浓度。将适宜浓度的痤疮丙酸杆菌PBS悬液皮内注射到小鼠的右耳中,左耳接受等量的PBS。
该模型可导致小鼠耳内局部细菌定植和炎症,这与人类痤疮病变相似,且因其简单方便、造模成功率高,常用于P.acnes导致痤疮的机制及抗P.acnes药物研究。
然而小鼠鼠耳较小,建模过程容易贯穿鼠耳,这影响了对模型的表面观察及鼠耳厚度检测。另外有研究表明,小鼠耳朵炎症反应引起的继发性改变是有限的,在小鼠背侧注射P.acnes更容易观察炎症性痤疮的初始过程。
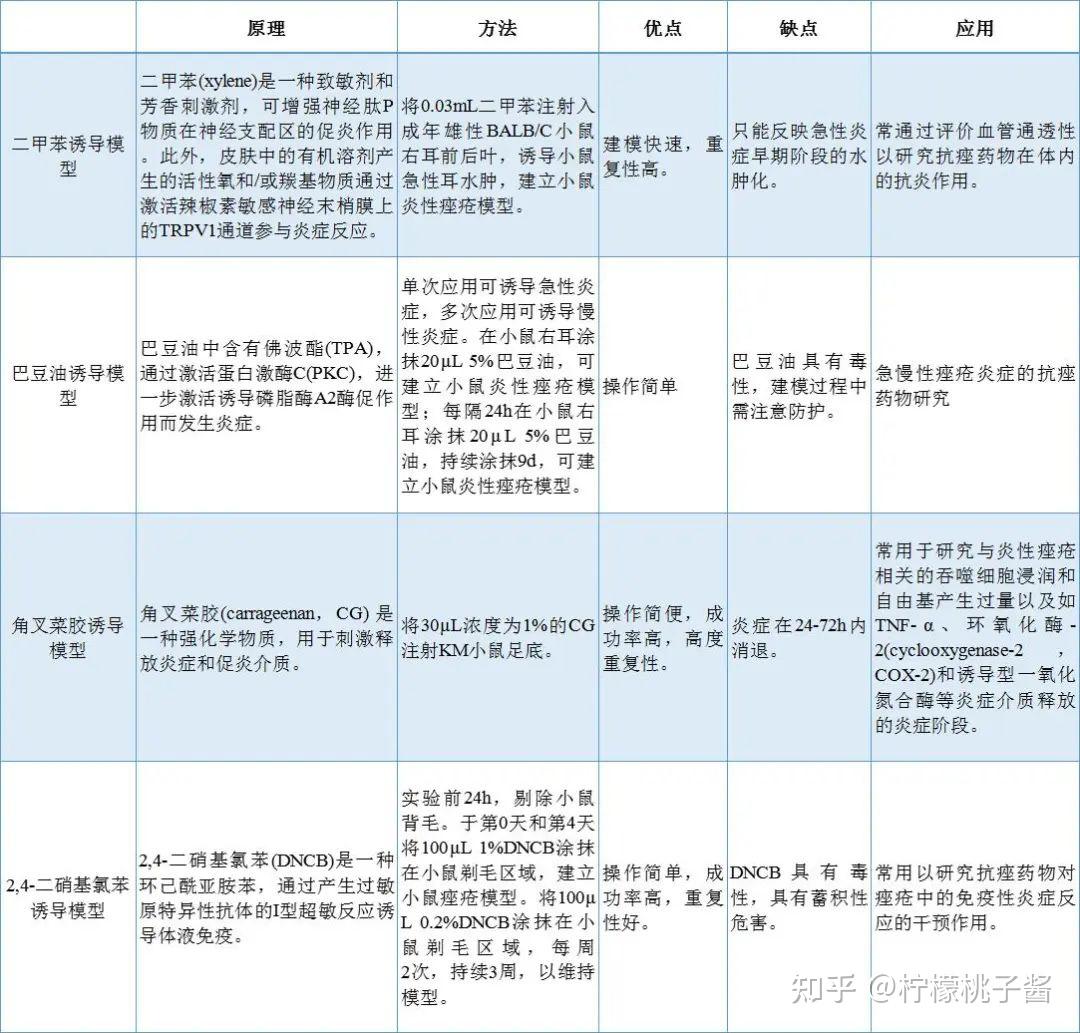
(2)化学药物刺激诱导模型
(3)雄激素诱导模型
雄激素(androgen)是最重要的调节皮脂分泌的激素,可刺激皮脂的产生和痤疮的形成。
皮肤中的雄激素的局部过量分泌和/或雄激素受体的高表达,通过过氧化物酶体增殖物激活受体-C受体来调节表皮生长和脂肪细胞分化,而导致皮脂细胞和角质形成细胞的增殖/分化,促使痤疮形成。
对SPF级KM雄性小鼠隔日肌肉注射丙酸睾酮0.1mL,持续14d,可建立小鼠痤疮模型。该模型操作简便,重复性好,可以研究雄激素导致痤疮的机制,也可用于评价抗痤药物对雄激素分泌调控效应。
结语
由于痤疮发病机制的复杂性,单一的从某一个方面模仿痤疮的模型越来越不能满足实验的需要,从多个方面建立痤疮的复合模型将成为今后发展的趋势。
参考文献
【1】陈尔净,刘晓伟,卢丹,等. 小鼠痤疮模型研究进展[J]. 中国比较医学杂志, 2019, 29(10): 117-121
【2】人类疾病动物模型(第2版),刘恩岐主编,2014年
【3】实验病理学技术图鉴,潘琳,2012.
【4】李海秀, 覃骊兰, 郝二伟. 痤疮动物模型的研究进展[J]. 大众科技, 2022, 24(7):5.
【5】刘文彬, 王晖. 痤疮模型的研究现状[J]. 广东药学院学报, 2010, 26(2):7.
【6】李畅, 崔鸿峥, 王海琦,等. 金银花颗粒对调节兔耳痤疮模型NF-κB信号通路的实验研究[J]. 中药药理与临床, 2019(2):5. |
|